Qu’est-ce que l’HTAP ?
Qu’est-ce que l’HTAP ?
L’hypertension artérielle pulmonaire (HTAP) est une affection rare, progressive, qui touche les vaisseaux sanguins qui acheminent le sang du cœur vers les poumons. Ces vaisseaux sont connus sous le nom d’« artères pulmonaires ».1
Au fil du temps, les artères pulmonaires se rétrécissent de plus en plus à mesure que les parois des vaisseaux sanguins deviennent plus épaisses et moins flexibles.2 Ce rétrécissement des artères pulmonaires limite l'apport de sang vers les poumons ; dès lors, il devient plus difficile pour le cœur de pomper le sang à travers les artères. Dans cette situation, le cœur tente de maintenir le flux sanguin et doit donc pomper plus intensément, ce qui augmente la pression dans les artères pulmonaires.1
Quels sont les conséquences ?
Lorsque la partie droite du cœur doit travailler en permanence plus intensément pour pomper le sang à travers les artères pulmonaires, elle peut s'affaiblir progressivement.3 Dans certains cas, cela peut entraîner une insuffisance cardiaque droite.1
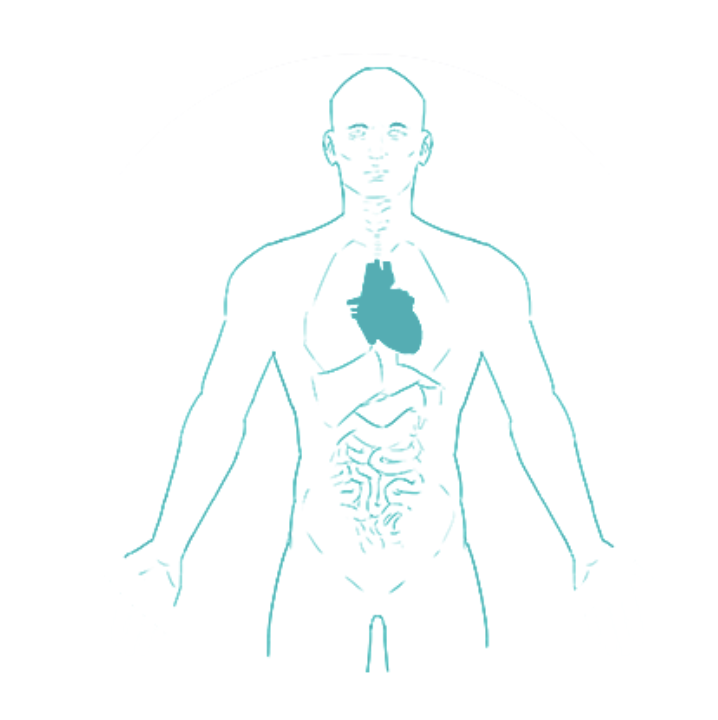
Quels sont les symptômes de l’HTAP ?
Les symptômes peuvent comprendre:4
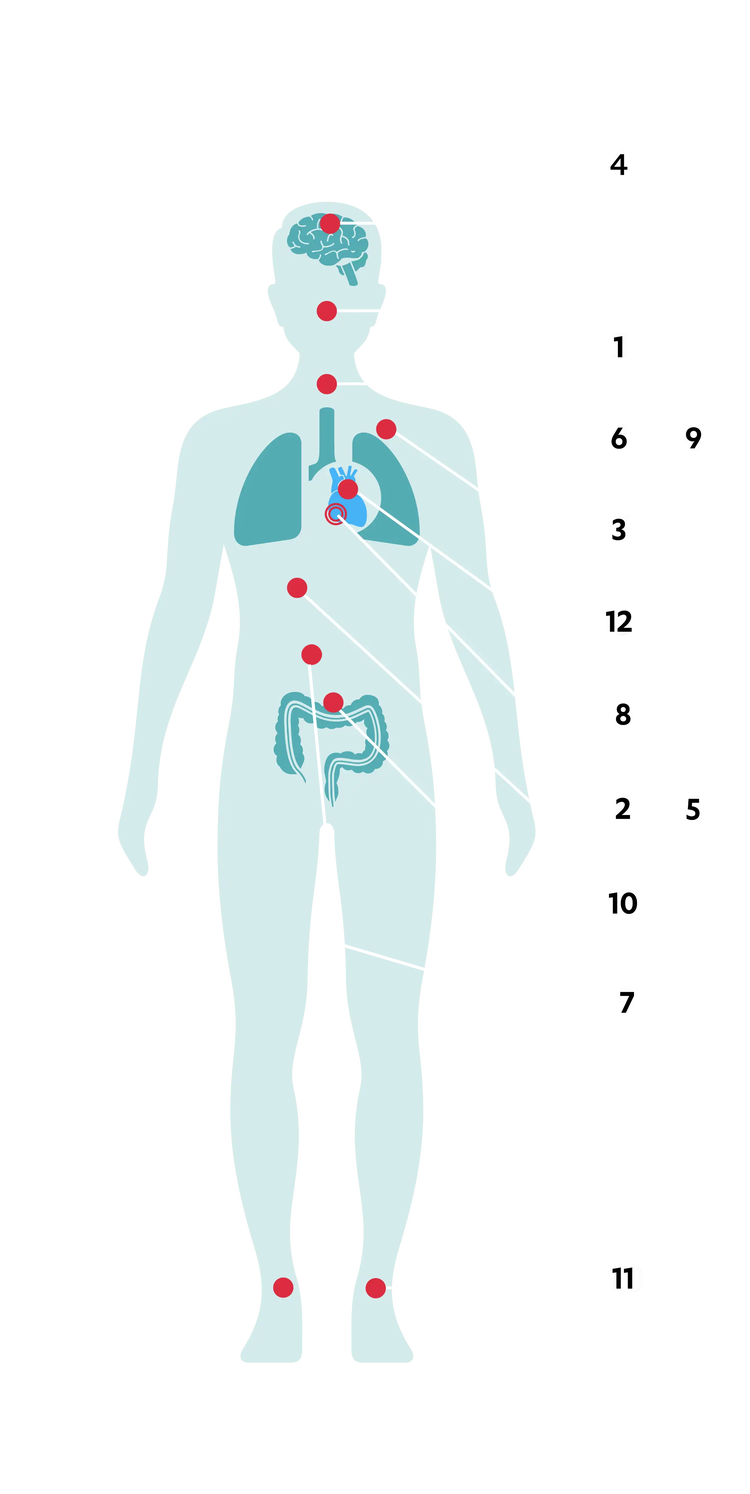
- Très fréquents
- Difficulté respiratoire (1)
- Fatigue (2)
- Douleur thoracique (3)
- Étourdissements et parfois évanouissements (4)
- Malaise général (5)
- Moins fréquents
- Toux sèche (6)
- Nausées et vomissements provoquées par l’activité physique (7)
- Arythmies (rythme cardiaque anormal) (8)
- Symptômes de la maladie à un stade avancé
- Hémoptysie (toux accompagnée de sang) (9)
- Gonflement abdominal (10)
- Œdème des chevilles (gonflement) (11)
- Insuffisance cardiaque (12)
Quelles sont les causes de l’HTAP ?

L’HTAP n’est pas encore parfaitement comprise et sa cause exacte n'a pas été déterminée. Toutefois, quatre types principaux d’HTAP ont été identifiés. Il s'agit des types suivants:5

L’HTAP idiopathique, pour laquelle aucune cause évidente d’HTAP n'a été identifiée.3

L’HTAP héréditaire, causée par un problème lié à un gène dont les membres d’une famille sont porteurs. Certains gènes se sont révélés jouer un rôle dans l'apparition de l’HTAP. Les traitements peuvent connaître des améliorations et des avancées à mesure que le lien génétique est mieux compris.4

L’HTAP associée, lorsque la pathologie survient en raison de l'impact causé par d'autres maladies dont souffrent les patients. L’HTAP peut être associée à diverses autres pathologies, notamment : maladie du tissu conjonctif, troubles cardiaques congénitaux, VIH et maladie du foie.4
L’HTAP induite par certains médicaments et toxines pouvant donner lieu à la maladie.5
Comment l’HTAP est-elle diagnostiquée ?

Un diagnostic précoce de l'HTAP est important car il est lié à un meilleur pronostic ; cependant, l'HTAP est souvent difficile à diagnostiquer.6 Un problème important tient au fait que les symptômes précoces - essoufflement, étourdissements et fatigue - ne sont pas très spécifiques et peuvent facilement être confondus avec un grand nombre d’autres pathologies courantes, comme l’asthme, la BPCO, voire une mauvaise condition physique ou une dépression.16 Du fait de sa complexité, l'HTAP est généralement diagnostiquée au sein de centres spécialisés, où les professionnels de la santé (PS) réalisent une série de tests visant à exclure d'autres affections potentielles, et à confirmer le diagnostic.47
Les tests disponibles pour établir une suspicion et pour confirmer le diagnostic d’HTAP incluent:

Examen clinique:5

Électrocardiogramme (ECG):5
Test simple qui mesure l’activité électrique de votre cœur.8

Radiographie du thorax:5
Radiographie (rayons X) qui fournit une image des structures dans la poitrine et dans les zones voisines.9
Tests de la fonction pulmonaire (TFP) et gaz du sang artériel:5
Tests respiratoires qui montrent l’état de fonctionnement de vos poumons en mesurant le volume du poumon, la capacité pulmonaire, le taux de flux gazeux et l’échange gazeux.10
Échocardiographie:5
Technique à base d’ultrasons qui permet d'examiner le cœur et les vaisseaux sanguins avoisinants.11
Scintigraphie de ventilation-perfusion (scintigraphie V/Q):5
Technique qui permet d'examiner le débit aérien (ventilation) et le flux sanguin (perfusion) dans les poumons.12

Tomodensitométrie haute résolution (CT-scan), tomodensitométrie avec produit de contraste et angiographie pulmonaire:5
Une tomodensitométrie peut fournir des informations importantes sur les anomalies vasculaires, cardiaques, parenchymateuses et médiastinales.5

Imagerie cardiaque par résonance magnétique:5
Test d'imagerie (également appelé IRMc) qui produit des images globales du cœur.13

Tests sanguins et immunologie:5
Les mesures importantes incluent le test lié au peptide natriurétique N-terminal pro-BNP (NT-proBNP), car son taux peut être accru chez les patients atteints d’hypertension pulmonaire.5

Échographie abdominale:5
Procédure reposant sur des ondes sonores, visant à examiner et générer une image à l’intérieur du corps.14

Cathétérisme cardiaque droit et vasoréactivité:5
Procédure invasive permettant de mesurer directement et précisément l’état du cœur droit et des vaisseaux pulmonaires.15 : Il s'agit du test ultime pour diagnostiquer une HTAP.15

Tests génétiques:5
Des professionnels qualifiés peuvent rechercher des mutations génétiques, notamment la mutation BMPR2. Une consultation génétique doit également être proposée.5
En quoi consiste le traitement de l’HTAP ?

Plusieurs médicaments spécifiques sont utilisés pour traiter l’HTAP. Tous les médicaments mentionnés relâchent et élargissent les vaisseaux sanguins des poumons, tout en réduisant et en empêchant la prolifération de cellules dans les parois des vaisseaux sanguins. Pour aider les personnes atteintes d’HTAP à obtenir la meilleure qualité de vie possible, les spécialistes de l’HTAP peuvent recommander un ou plusieurs traitements, notamment des médicaments par voie orale, par inhalation ou par voie intraveineuse, à prendre ponctuellement.5 Dans les cas sévères, une transplantation pulmonaire peut s'avérer nécessaire.5
Parmi les autres traitements de soutien susceptibles d’être recommandés pour l’HTAP, citons:
- Anticoagulants, destinés à empêcher la formation de caillots sanguins
- Diurétiques (comprimés augmentant la quantité d’urine produite), afin de réduire le gonflement
- Oxygénothérapie, visant à assurer que le corps dispose de suffisamment d'oxygène
Il est conseillé aux personnes atteintes d’HTAP de discuter avec leur professionnel de la santé en vue d’identifier l’option thérapeutique qui leur convient le mieux. Bien que rien ne puisse guérir l’HTAP à ce jour, les traitements peuvent aider les patients à prendre en charge leur maladie et à ralentir sa progression.3
Progression de l’HTAP

Une maladie progressive est une maladie qui, dans la plupart des cas, s'aggrave au fil du temps.
Dans l’HTAP, le terme « classe fonctionnelle » est couramment utilisé pour juger la gravité de la maladie et peut servir à évaluer la progression de la maladie et à déterminer les traitements à mettre en place.
L’HTAP comprend quatre classes fonctionnelles:16
Classe I – Patients atteints d’hypertension pulmonaire mais sans que celle-ci n’entraîne une limitation de l’activité physique. Les activités physiques habituelles ne provoquent pas de dyspnée ou de fatigue excessive, ni de douleur thoracique ou de signes de syncope.
Classe II – Patients atteints d’hypertension pulmonaire entraînant une limitation légère de l’activité physique. Le patient ne ressent aucune gêne au repos. Les activités physiques habituelles provoquent une dyspnée ou une fatigue excessive, une douleur thoracique ou des signes de syncope.
Classe III – Patients atteints d’hypertension pulmonaire entraînant une limitation marquée de l’activité physique. Le patient ne ressent aucune gêne au repos. Un effort moins intense que dans le cas d'une activité de la vie quotidienne induit une dyspnée ou une fatigue inexpliquée, une douleur thoracique ou des signes de syncope.
Classe IV – Patients atteints d’hypertension pulmonaire qui sont incapables de réaliser la moindre activité physique sans présenter de symptômes. Ces patients présentent des signes d'insuffisance cardiaque droite. La dyspnée et/ou la fatigue peuvent même être présentes au repos. La gêne est augmentée à la moindre activité physique.
Dans la prise en charge actuelle de l’HTAP, le risque de progression de la maladie chez les patients est évalué au moyen d’un ensemble complet de tests cliniques, d’examens d’imagerie et de biomarqueurs, et non uniquement sur la base de la classe fonctionnelle de l’OMS. Il est important de procéder régulièrement à cette évaluation des risques tout au long de votre maladie afin d’identifier les signes précoces de progression de la maladie et de renforcer le traitement selon les besoins.5
Pour plus d’informations, veuillez consulter la page Bien vivre avec l’HTAP ou la page « Liens et outils utiles ».
.jpeg?width=425&height=140&format=jpg&quality=50)